Son muchas las causas que pueden estar impidiendo la llegada de tu bebé cuando tienes infertilidad. Como el embarazo tiene lugar en el aparato reproductivo de la mujer, puede que pienses que las causas de los problemas reproductivos solo son ginecológicas, pero no es así. Como puedes ver en mi guía de causas, pruebas y tratamientos, la genética y la inmunología también pueden estar influyendo.
Es común que las personas infértiles observemos una situación bastante desconcertante en nuestra búsqueda de respuestas: la falta de consenso médico.
Por ejemplo, cuando sales de un ginecólogo preguntándote por qué los anteriores no te habían mandado tal o cual prueba; que resulta que este ve absolutamente necesaria. O sentir rabia e impotencia porque llevas años intentando ser madre y nunca nadie se había preocupado por mirar tu sistema inmune hasta que has decidido ir a un nuevo especialista.
Muchas veces las mujeres infértiles somos atendidas por equipos médicos que nos hablan de SUS «protocolos» y sentimos que se cierran a otras recomendaciones médicas. Solemos tener la sensación de que son herméticos frente a opiniones o evidencias distintas, aunque vengan de especialistas de primera línea. Por ello es muy común que tengamos que visitar a varios médicos antes de tener el diagnóstico y tratamiento correctos para poder traer a nuestros bebés al mundo.
Muchas describimos esa época como “un peregrinaje”. Y en esa etapa podemos perder un tiempo precioso, además del coste económico y del gran desgaste psicoemocional que significa la lucha contra la infertilidad.
Afortunadamente también hay profesionales conscientes de esta situación y de la necesidad de aunar criterios en las recomendaciones. Así que varios miembros de diferentes asociaciones científicas y expertos de la reproducción humana se han unido para actualizarlas. El fin es estandarizar los estudios de las causas de origen genético o inmunológico para mejorar la asistencia sanitaria en personas con esterilidad primaria, secundaria o infertilidad.
Las recomendaciones van dirigidas a los especialistas sanitarios que asisten a estas personas: ginecólogos, urólogos, genetistas clínicos, andrólogos y especialistas de medicina de laboratorio.
Las recomendaciones generales que recoge el documento son:
Ética en Genética y Reproducción: se resalta la importancia del consentimiento informado y se recomienda que todas las Unidades de Reproducción cuenten con asesoría genética especializada. Con respecto a los test de secuenciación masiva se indica que es necesario ofrecer toda la información disponible explicando todos los hallazgos.
Consulta preconcepcional: en ella deberán ser enviados para valoración en una consulta de Genética Clínica las parejas consanguíneas, las personas con historia de enfermedad hereditaria o sospecha de la misma y pertenecientes a grupos con una elevada proporción de portadores de mutaciones para determinadas enfermedades hereditarias. Es relevante recopilar información sobre familiares con esterilidad, retraso mental, enfermedades musculares progresivas, cataratas tempranas, alteraciones en la coagulación, minusvalías, malformaciones o parálisis al nacimiento. También se debe investigar la consanguinidad de la pareja y los antecedentes familiares de al menos 3 generaciones. Si se concluye que son necesarios, los estudios genéticos y/o inmunológicos deben hacerse ANTES de plantear cualquier tratamiento de reproducción.
Las recomendaciones para realizar pruebas genéticas e inmunológicas se han clasificado en tres grados:
Alta: cuando existe clara evidencia para recomendar la prueba genética o inmunológica y es relevante para la toma de decisiones.
Moderada: cuando la evidencia para recomendar la prueba es limitada y los resultados son poco consistentes.
Baja: cuando la evidencia es incierta y no permite hacer recomendaciones a favor o en contra de la prueba.
De acuerdo a esto los autores han elaborado las siguientes tablas. En ellas puedes encontrar cuándo es recomendable hacer cada una de las pruebas:

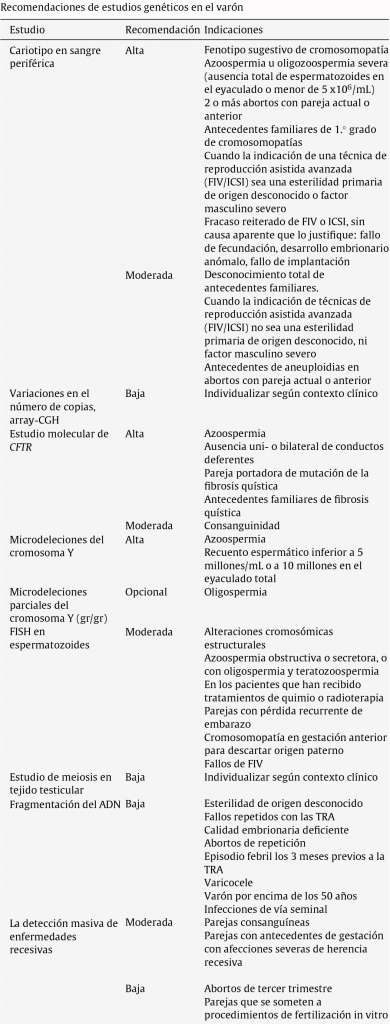

Es importante conocer y difundir estas recomendaciones sobre cuándo es necesario realizar estudios genéticos e inmunológicos que permitan dar con la causa del problema reproductivo. Sin embargo, los autores dejan claro que la intención no es que esta sea la única manera de actuar. Pueden existir otras formas de estudiar casos teniendo en cuenta sus particularidades: las necesidades del paciente, los recursos disponibles y las limitaciones prácticas, institucionales o clínicas.
¿Te has sentido afectada por falta de consenso médico? ¿Qué te parece que existan estas recomendaciones? Me encantará leer tus comentarios.
